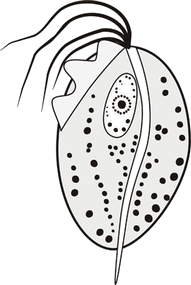
Трихомониаз - заболевание мочеполовой системы, вызываемое простейшим одноклеточным паразитом Trichomonas vaginalis. Заболевание передаётся половым путём и, в крайне редких случаях, возможно заражение через контаминированные (зараженные) поверхности. В мире трихомониазом страдает примерно 170 млн. человек. Болезнь не имеет сезонного характера, поражает все слои населения. Несмотря на интенсивное изучение, имеются определённые трудности в диагностике трихомониаза и его лечении.
Инфекционным агентом трихомониаза человека (синонимы – трихомоноз, трихомонадоз, трихомониаз) является исключительно Trichomonas vaginalis. По систематике одноклеточное простейшее Trichomonas vaginalis относится к царству высших процистов - Protozoa, классу жгутиковых - Flagella, семейству - Trichomonadidae, роду - Trichomonas. Человек может быть носителем трёх видов трихомонад: Trichomonas tenax (elongata), Trichomonas hominis (abdominalis), Trichomonas vaginalis. В ротовой полости на кариозных зубах обитает Trichomonas tenax. При диспепсических расстройствах, обычно у детей и реже у взрослых, выделяют комменсал толстого кишечника - Trichomonas hominis. Трихомонадой, живущей в урогенитальном тракте, считается исключительно Trichomonas vaginalis. Другие человеческие трихомонады, наблюдаемые при лабораторной диагностике, следует рассматривать как контаминацию во время забора материала. Такие ошибки в диагностике трихомониаза чаще случаются при обследовании детей.
Частота инфицирования трихомониазом клинически здоровых женщин в развитых странах составляет 2-10% и в развивающихся 15-40%. Причём в США ежегодно регистрируют примерно 3 млн. новых случаев заболевания женщин (это приблизительно 2,4%). В России в 1996 году на 100 тыс. населения зарегистрировано 339 (0.34%) случаев заболевания трихомониазом. Данные статистики указывают на то, что до 40% женщин, посещающих учреждения дерматовенерологического профиля, являются носителями T. vaginalis. Зарубежные данные обследования проституток демонстрируют носительство T. vaginalis до 70%. Возбудитель заболевания крайне редко обнаруживается у женщин в постменопаузальном периоде и у девственниц. Передача Trichomonas vaginalis не половым путём встречается крайне редко в следующих случаях: использование высококонтаминированных (обсемененных) дужки душа (биде), сиденья унитаза и полотенца. Возможность инфицирования женщин паразитом при купании в естественных водоёмах, бассейне и бане при соблюдении правил личной гигиены в настоящее время полностью отвергается вследствие крайне низкой его концентрации в анализируемых образцах воды. Жизнеспособные Trichomonas vaginalis обнаруживаются в моче, сперме и необеззараженной воде спустя несколько часов после выхода из половых путей инфицированного лица, т.к. некоторое время микроорганизм защищён от высыхания и действия солнечного ультрафиолета.
В чистой культуре Trichomonas vaginalis имеет овальную или округлую форму длиной 10 мкм и шириной 7 мкм. Внешний вид клетки меняется в зависимости от физико-химических условий среды и роста. Когда трихомонада прикрепляется к эпителиальной клетке, она приобретает амёбовидную форму.

T.vaginalis - это одноклеточный простейший организм. Он имеет пять жгутиков, четыре из которых расположены в его передней части, а пятый жгутик (шипик) располагается внутри ундулирующей (изгибающейся) мембраны, совершающей волнообразные движения. Жгутики и ундулирующая мембрана создают паразиту характерные дрожащие движения (при наблюдении в световой микроскоп движения скорее напоминают дергающиеся, как у шахматного коня, изредка трихомонада медленно вращается вокруг своей оси). Причём по длине ундулирующей мембраны при микроскопии можно отличить T.vaginalis от кишечной трихомонады T.hominis, которую иногда находят в моче у детей. При неблагоприятных условиях для роста T.vaginalis трансформируется из амёбовидной формы в овальную и прячет внутрь свои жгутики. Эти формы несколько напоминают псевдоцисты, но более вероятно, что они являются деградационными (дегенеративными) формами возбудителя вследствие проведенного недавно лечения, т.к. в настоящее время отсутствуют сведения об их реверсии в активное состояние. Ядро T.vaginalis расположено в его передней части и окружено пористой ядерной мембраной.
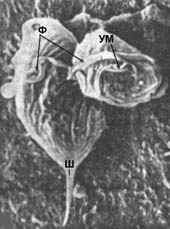
У живых клеток в световой микроскоп видны гранулы. Они продуцируют молекулярный водород и были названы гидрогеносомами (в них происходит обмен веществ паразита, осуществляется функция "переваривания" веществ). Существует несколько округлых форм влагалищных трихомонад наблюдаемых при делении и фазах роста в культуре: без жгутиков, со жгутиками и делящимся ядром, со жгутиками и множественными ядрами. Ранее полагали, что эти формы не являются стадиями жизненного цикла, а скорее возникают при неблагоприятных условиях. Однако, по последним данным, эти формы могут быть стадиями, предшествующими появлению одноядерных жгутиковых. Круглые формы морфологически отличаются от меньших округлых жгутиковых форм. T.vaginalis - это облигатный паразит (не способный длительно существовать вне организма-хозяина), у которого потеряна способность синтезировать жизненно необходимые вещества (пурины, пиримидины и многие липиды).
Эти питательные компоненты микроорганизм получает из вагинального секрета или при фагоцитозе ("поедании") бактериальных клеток нормальной микрофлоры мочеполовых путей. Для роста трихомонад особенно важна сыворотка крови, поскольку она содержит липиды, жирные кислоты, аминокислоты и следы металлов. In vitro ("в пробирке") T.vaginalis растёт оптимально при рН (кислотности среды) 6,0 - 6,3 и температуре 35 - 37°С, хотя её рост осуществляется и в более широком диапазоне рН, особенно в изменяющейся среде влагалища.
Слизистая влагалища является бедной питательной средой для паразита. А так как трихомонада не способна синтезировать некоторые липиды (жироподобные вещества) то, вероятно, эритроциты (красные кровяные клетки) могут быть первичным источником жирных кислот, необходимых паразиту. В дополнение к липидам, железо является важнейшим продуктом для T.vaginalis и также может потребляться через лизис (разрушение) эритроцитов. Клеточные протеазы (белковые ферменты) T.vaginalis также способны разрушать иммуноглобулины G и А (защитные белки организма-хозяина), присутствующие во влагалище.
T.vaginalis с помощью специального белка, названного клеточный разъединяющий фактор (КРФ), (большой гликопротеид размером 200 кДа), проникает в межклеточное пространство, и, разрыхляя ткань, способствует проникновению туда бактерий и формированию очага воспаления. Содержание КРФ у паразита коррелирует с выраженностью симптомов вагинита (воспаления влагалища). Очищенный КРФ активен при рН 5,0 - 8,5 с оптимумом активности при рН 6,5 и потерей её ниже рН 4,5. Этот факт является интересным с клинической точки зрения, поскольку при минимальной разнице значений рН в норме и при трихомониазе (0,5) начинается активная колонизация влагалища трихомонадами. Повышение влагалищного рН при трихомониазе может стать критическим в патогенезе заболевания.
Продукция КРФ зависит от уровня эстрогенов. Во время менструации уровень эстрогенов снижается, а уровень КРФ повышается, что обуславливает обострение воспалительного процесса. Кроме того, менструальная кровь содержит большое количество железа, необходимого для жизнедеятельности паразита. При местном применении эстрогенов уровень КРФ снижается, а клинически отмечается улучшение. Трихомонадная инфекция не приводит к развитию выраженного иммунитета. Выявленные антитела являются лишь свидетелями инфекции. Реинфекция не вызывает иммунной защиты.
Урогенитальная трихомонада как моноинфекция встречается только у 10,5% больных. В ассоциациях: микоплазмы (47,3%); гонококки (29,1%); гарднереллы (31,4%); уреаплазмы (20,9%); хламидии (18,2%) и грибы (15,7%). Особого внимания заслуживает способность влагалищных трихомонад к захвату различных микроорганизмов.
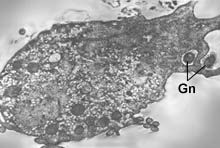
В таких случаях воспалительный процесс приводит к выраженной реакции тканей, деструкции и дисплазии эпителия. При микст-инфекции развиваются кровоизлияния, повреждаются слои мускулатуры, образуются грануляции. Фагоцитоз микроорганизмов трихомонадами может приводить к снижению иммунного ответа организма на инфекционный фактор. Безуспешность лечения инфекции часто обусловлена тем, что инфект находится внутри трихомонады и недоступен для препаратов. Роль трихомонад в рецидивах ИППП часто недооценивается, что приводит к массивной антибиотикотерапии и гарднереллезу. Нарушения микрофлоры увеличивают длительность бактерионосительства. У больных женщин практически никогда не определяются лактобациллы, которые служат биологическим "барьером".
Основывается на выявлении клинических признаков и обнаружении T.vaginalis. Симптомы часто не отражают реальной картины, необходимо применение лабораторных методов. Применяют четыре метода: микроскопический, культуральный, иммунологический и генодиагностический.
Первая методика - определение трихомонад в нативном препарате при фазовом контрастировании.
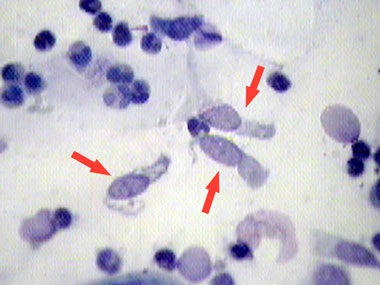

Необходимо найти овальное или грушевидное тело, совершающее характерные движения. Исследование следует делать немедленно. Вторая методика - окрашивание препарата метиленовым синим или по Граму. Ведётся поиск известной формы трихомонады с асимметричным ядром. Для выявления жгутиков препарат следует окрашивать по Романовскому-Гимзе. Чувствительность метода варьирует от 38% до 82%. Он прост, но имеет низкую специфичность. Это обусловлено потерей подвижности, субъективизмом и тем, что трихомонада часто представлена округлыми формами, теряя признаки при фиксации.
Метод выращивания в бульонной культуре - "золотой стандарт", но имеет ограничения – необходим период от 5 до 7 дней, поэтому он не получил широкого применения как прямой метод. За рубежом разработан метод пластикового конверта и система InPouch. В России культуральный метод широко используется, выявляя 72,8% больных. Рекомендуются среды СКДС или М.М.Васильева (99,7% положительных результатов). Микроскопическое исследование культур производят на 3-5 день.
Используются различные методы определения антител. Прямой иммуноферментный анализ мазков так же чувствителен, как культуральный метод, результаты достигаются в течение часа. ПЦР-технология опережает остальные методы генодиагностики. Суть состоит в определении "кусочков" ДНК. Однако практический опыт показывает, что ПЦР дает примерно половину ложноотрицательных результатов по сравнению с культуральным методом.
Клинические проявления отличаются большим разнообразием. Трихомониаз может протекать в виде моноинфекции, смешанной или сочетанной инфекции. Выраженность проявлений зависит от реактивности организма. У одних проявляется в виде зуда, выделений. У других может протекать годами без беспокойства, выявляясь случайно. Существуют лица с повторным заражением и стертой клиникой (трихомонадоносительство). Для партнеров они представляют опасность.
Урогенитальный трихомониаз нижних отделов мочеполовой системы:
Урогенитальный трихомониаз органов малого таза:
Другие локализации: фарингит, тонзиллит, проктит и др.
Рекомендуется ознакомится с анатомией мужского мочеполового тракта: мочеполовая система, малый таз, простата, пенис.
Первично инфицируется эпителий слизистой оболочки передней уретры. Через 2 недели проникают в заднюю часть. Распространение сопровождается поражением парауретральных желез, возникает их воспаление с выделением слизи. Слизь раздражает оболочку, больные отмечают зуд. Если лечения нет, острота процесса снижается, наступает период мнимого благополучия. Железы становятся хроническими очагами. Воспаление распространяется на предстательную железу, семенные пузырьки, что может вести к бесплодию. По статистике: в 30% острая форма, in 60-70% - хроническая или бессимптомно. У 30-50% диагностируются осложнения.
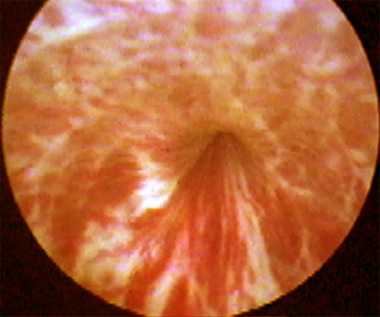
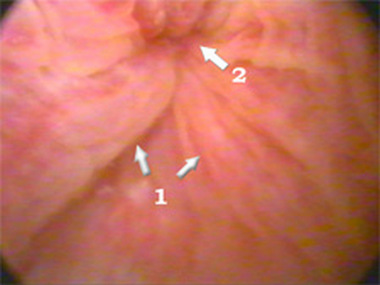
Характерно образование инфильтратов. Большую роль играет белок – КРФ. Исходом инфильтратов могут быть язвы, рубцы. Жалобы зависят от локализации. При поражении передней уретры - затруднение мочеиспускания из-за отека.
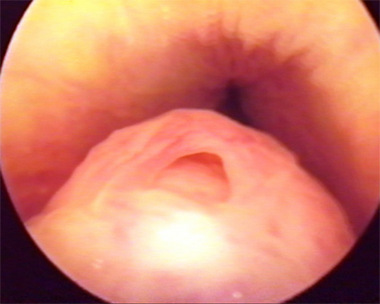
При проникновении трихомонад в семенные пузырьки инфект обедняет их секрет. Отек устьев протоков вызывает боли при эякуляции. Для диагностики применяется уретроскопия, позволяющая точно определить характер поражения.
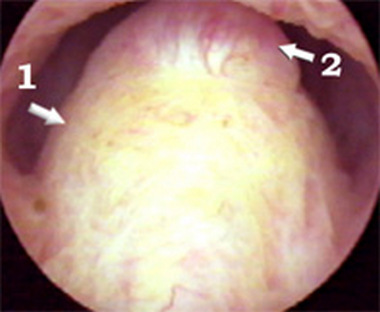
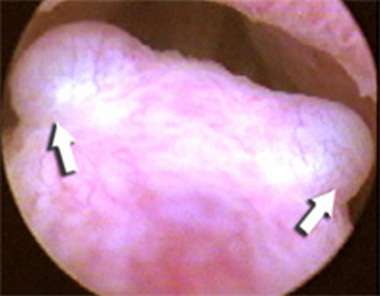
Рекомендуется ознакомится с анатомией женской половой сферы: малый таз, матка, вульва.
Заболевание протекает с поражением нескольких очагов. При осмотре обнаруживают вульвит, кольпит, цервицит. Трихомонадный вульвит характеризуется отечностью, гиперемией. При остром кольпите появляются жалобы на обильные, пенистые бели, зуд. На слизистой наблюдаются красные пятна. При хроническом кольпите картина не имеет резко выраженных признаков, может проявляться зудом. Воспаление способно распространяться на шейку матки (цервицит).
Внутренний зев шейки матки является границей распространения паразитов вверх. Эти барьеры ослабевают во время менструации, абортов. Возникает трихомонадный эндометрит, проявляющийся увеличением белей с кровью, болями внизу живота. При проникновении в трубы возникает сальпингит, конец трубы закрывается. Кульминация - сальпингоофорит (воспаление яичников). Процесс затрагивает брюшину (тазовый перитонит), приводя к спаечному процессу и стерильности.
У 93% обследованных женщин трихомонады обнаружены в уретре. Трихомонадная инфекция у беременных инфицирует уретру, влагалище, прямую кишку. Если заражение произошло до формирования хориоамниотических оболочек, развивается эндомиометрит, беременность часто прерывается. Если позже - восходящая инфекция развивается редко.
Новая эра началась в 1959 году с синтезом метронидазола (“Флагил”, “Трихопол”). Другие нитроимидазолы: тинидазол, орнидазол (тиберал), секнидазол, флюнидазол, ниморазол, карнидазол, тержинан. Стандартные дозировки часто малоэффективны из-за устойчивых форм, подделок (до 70%), самолечения.
Принципы: лечение должно быть обосновано. Медикаментозное лечение эффективно при острой форме. При инфекции >2 недель терапию сочетают с местным лечением. Обязательно лечат полового партнера. Беременные в первом триместре не должны принимать имидазолы, лечатся суппозиториями с клотримазолом. Лечение эффективнее, если с имидазолами применяется антибиотик или фторхинолоны (Зитролид, таваник).
Специфическая иммунотерапия (вакцина “Солкотриховак” / “Солкоуровак”) снижает рецидивы. Местное лечение мужчин: массаж уретры на буже, массаж простаты, инстилляции уроантисептиков. У женщин: ванночки, антисептические спринцевания, тампоны. Завершающий этап - коррекция дисбактериоза влагалища пробиотиками и коррекция работы кишечника.
Под этиологическим выздоровлением подразумевается стойкое исчезновение T.vaginalis после терапии, подтвержденное лабораторно. Через 12-14 дней осуществляют провокацию. Больные считаются излеченными, если трихомонады не удаётся обнаружить 1-2 месяца у мужчин и 2-3 месяца у женщин. Отсутствие регресса симптомов при этиологическом излечении свидетельствует о других инфектах или активизации условно-патогенной флоры.